La microinyección intracitoplasmática de espermatozoides (ICSI)
A pesar del gran avance que han supuesto las técnicas de reproducción humana en el campo de la salud reproductiva, muchos tipos de infertilidad no han podido ser solucionados hasta la aparición de la microinyección intracitoplasmática de espermatozoides (ICSI).
La ICSI como tal no es un tratamiento de fertilidad sino una técnica complementaria a la Fecundación in-vitro que nos permite poner solución a problemas de infertilidad, mayoritariamente de origen masculino de tipo moderado o severo tales como:
– Oligozoospermia (muestras de esperma con bajo recuento de espermatozoides)
– Teratozoospermia (muestras de esperma con morfología alterada)
– Astenozoospermia (muestras de esperma con movilidad reducida)
– Cualquier combinación de los parámetros anteriores
– Pacientes que presentan ausencia total de espermatozoides en el eyaculado (Azoospermia)
– Infertilidad por «error» de fecundación (tratamientos previos de FIV con ausencia de embriones por no reconocimiento entre óvulo y espermatozoide)
– Otros
La metodología de esta técnica no tiene ninguna repercusión extra para los pacientes, ya que el tratamiento, como hemos dicho anteriormente, es el mismo que en el caso de una Fecundación in vitro. La única diferencia está en el procedimiento empleado en el laboratorio para lograr la fecundación de los óvulos.
La paciente es sometida a una estimulación hormonal para provocar un desarrollo folicular múltiple. Una vez los folículos maduros, en quirófano se lleva a cabo la extracción de los ovocitos (punción folicular), que posteriormente serán recuperados en el laboratorio.
El mismo día, los pacientes deben llevar una muestra de esperma en el centro que será tratada siguiendo el protocolo que nos permita recuperar el máximo número de espermatozoides posibles.
En caso de pacientes con Azoospermia (ausencia de espermatozoides en el eyaculado), los espermatozoides se obtienen directamente del interior del testículo mediante la realización de una biopsia testicular (pequeña intervención practicada ambulatoriamente con anestesia local).
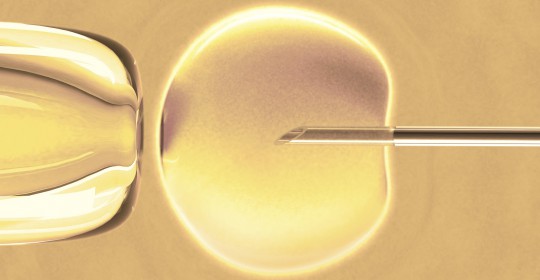
Una vez tenemos los óvulos y espermatozoides preparados, se procede a realizar la ICSI. Para la realización de esta técnica es necesario la utilización de un microscopio invertido que nos permite aumentar la imagen de los espermatozoides 400 veces su tamaño normal. De esta manera somos capaces de seleccionar un único espermatozoides por cada óvulo que presente las mejores características en cuanto a morfología y movilidad.
El microscopio consta de un sistema de micromanipulación muy preciso, en el que se adaptan dos pipetas, una de ellas (pipeta holding) nos sirve para sujetar el óvulo candidato a ser microinyecta, y la otra (aguja de ICSI ) nos sirve para inmovilizar y posteriormente capturar el espermatozoide elegido.
Una vez tenemos los dos elementos indispensables en este proceso (óvulo y espermatozoide), se procede a pinchar el óvulo con la pipeta de ICSI para introducir el espermatozoide en su interior y conseguir así la fecundación de éste, que será verificada al cabo de 18 horas aproximadamente.
Al cabo de dos tres días de la microinjeció (depende de cada centro), se transfieren los mejores embriones de la cohorte obtenida en el útero de la paciente.
Este técnica, a pesar del cuidadoso proceso de aprendizaje que requiere, se aplica actualmente en la mayoría de centros de reproducción asistida, ya que con esta se da la opción a pacientes que hasta hace poco sólo podían optar a utilizar esperma de dando a tener hijos genéticamente propios, ya que por muy severo que sea el factor de infertilidad masculino, sólo nos hace falta un espermatozoide para conseguir un embrión viable capaz de dar lugar a un embarazo.
Leave a reply







